Пользователи протокола: акушеры – гинекологи, терапевты, врачи общей практики, врачи скорой и неотложной помощи, фельдшеры.
Категория пациентов: пациентки с различными видами нарушения менструальной функции.
1.1 Код (ы) МКБ - 10:
N92 Обильные, частые и нерегулярные менструации
N92.0 Обильные, частые менструации при регулярном цикле
N92.1 Обильные, частые менструации при нерегулярном цикле
N92.2 Обильные менструации в пубертатном периоде
N92.3 Овуляторные кровотечения
N92.4 Обильные кровотечения в предменопаузальном периоде
N92.5 Другие уточненные формы нерегулярных менструаций
N92.6 Нерегулярные менструации неуточненные
N 93 Другие аномальные кровотечения из матки и влагалища
N93.8 Другие уточненные аномальные кровотечения из матки и влагалища
N93.9 Аномальное маточное и влагалищное кровотечение неуточненное
1.2 Дата разработки/пересмотра протокола: 2014 год (пересмотр 2019 г.)
1.3 Сокращения, используемые в протоколе:
COEIN – Coagulopathy/ Ovulatorydysfunction/ Endometrial/ Iatrogenic /Notyetclassified (Коагулопатия/Овуляторная дисфункция/Эндометриальное/Ятрогенное/Еще не классифицировано)
FIGO – International Federation of Gynecology and Obstetrics (интернациональнаяфедерацияакушеров-гинекологов)
NICE – NationalInstituteofHealthandCareExcellence – национальный институт здравоохранения и социального обеспечения передового опыта
PALM – Polyp/ Adenomyosis/ Leiomyoma/ Malignancy(Полип/Аденомиоз/Лейомиома/Малигнизация)
RW – Реакция Вассермана
SIS – (salineinfusionsonography) - сонография с введением физиологического раствора
АcАТ – аспартатаминотрансфераза
АД – артериальное давление
АлАТ – аланинаминотрансфераза
АМК – аномальное маточное кровотечение
АМК-О – овуляторная дисфункция
АЧТВ – Активированное частичное тромбопластиновое время
ВИЧ – кровь на вирус иммунодеффицита человека
ВОЗ – Всемирная организация здравоохранения
ВТЭ – венозная тромбоэмболия
ДМПА – депонированный медроксипрогестерон ацетат
ДНГ – диеногест
ИМТ – индекс массы тела
ИФА – иммунноферментный анализ К
ОК – комбинированные оральные контрацептивы
НГ – ВМС – левоногестрел – внутриматочная спираль-левоногестрел
МК – маточное кровотечение
МРТ – магнитно-резонансная томография
НПВП – нестероидные противовоспалительные препараты
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ТВУЗИ – трансвагинальное ультразвуковое исследование
УД – уровень доказательности
ЦОГ – циклооксигеназа
1.4 Пользователи протокола: акушеры – гинекологи, терапевты, врачи общей практики, врачи скорой и неотложной помощи, фельдшеры.
1.5 Категория пациентов: пациентки с различными видами нарушения менструальной функции.
1.6 Шкала уровня доказательности:
А Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующуюпопуляцию.
В Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
С Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
D Описание серии случаев или неконтролируемое исследование или мнение экспертов. Критерии, разработанные Канадской Целевой группой Профилактического Здравоохранения (CanadianTaskForceonPreventiveHealthCare) для оценки доказательности рекомендаций*
| Уровни доказательности
|
Уровни рекомендаций
|
| I: Доказательность основана, по крайней мере, на данных одного рандомизированного контролируемого исследования II-1: Доказательность основана на данных контролируемого исследования с хорошим дизайном, но без рандомизации II-2: Доказательность основана на данных когортного исследования с хорошим дизайном (проспективного или ретроспективного) или исследования типа «случай-контроль», предпочтительно многоцентрового или выполненного несколькими исследовательскими группами II-3: Доказательность основана на данных сравнительного исследования с вмешательством или без вмешательства. Убедительные результаты, полученные в ходе неконтролируемых экспериментальных испытаний (например, такие как результаты лечения пенициллином в 1940-х) могли также быть включены в эту категорию III: Доказательность основана на мнениях авторитетных специалистов, базирующихся на их клиническом опыте, на данных описательных исследований или сообщениях экспертных комитетов
|
A. Доказательные данные позволяют рекомендовать клиническое профилактическое воздействие B. Достоверные свидетельства позволяют рекомендовать клиническое профилактическое воздействие C. Существующие свидетельства является противоречивыми и не позволяет давать рекомендации за или против использования клинического профилактического воздействия; однако, другие факторы могут влиять на принятие решения D. Существуют достоверные свидетельства, чтобы давать рекомендацию в пользу отсутствия клинического профилактического действия E. Существуют доказательные данные, чтобы рекомендовать против клинического профилактического действия L. Существует недостаточно доказательных данных (в количественном или качественном отношении), чтобы давать рекомендацию; однако, другие факторы могут влиять на принятие решения
|
1.7 Определение[1,2]:
Аномальное маточное кровотечение (АМК) – это широкий термин, который описывает нарушения менструального цикла, включая частоту, регулярность, продолжительность и объем кровопотери вне беременности. До трети женщин испытывают аномальные маточные кровотечения в своей жизни, с нарушениями, чаще всего встречающимися при менархе и перименопаузе. Нормальный менструальный цикл имеет частоту от 24 до 38 дней, длится от 7 до 9 дней, с кровопотерей от 5 до 80 миллилитров. [1]Изменения в любом из этих 4 параметров представляют собой аномальное маточное кровотечение. Старые термины, такие как олигоменорея, меноррагия и дисфункциональное маточное кровотечение, следует отбросить в пользу использования простых терминов для описания природы аномального маточного кровотечения. Изменения в терминологии были впервые опубликованы в 2007 году, после чего были опубликованы обновления от Международной федерации акушерства и гинекологии (FIGO) в 2011 и 2018 годах. Системы FIGO сначала определяют аномальное маточноекровотечение, а затем дают акроним для общей этиологии. Эти описания относятся к хроническим, не гестационным AМК. В 2018 году комитет добавил межменструальное кровотечение и определил нерегулярное кровотечение за пределами 75-го процентиля. [2]Понятие АМК включает в себя такие термины, как тяжелое менструальное кровотечение (heavymenstrualbleeding, HMB), подразумевающее более обильную по объему или длительности менструацию, а также межменструальные кровянистые выделения(Intermenstrualbleeding) [1]. Система определения параметров менструального кровотечения (FIGO)[3]
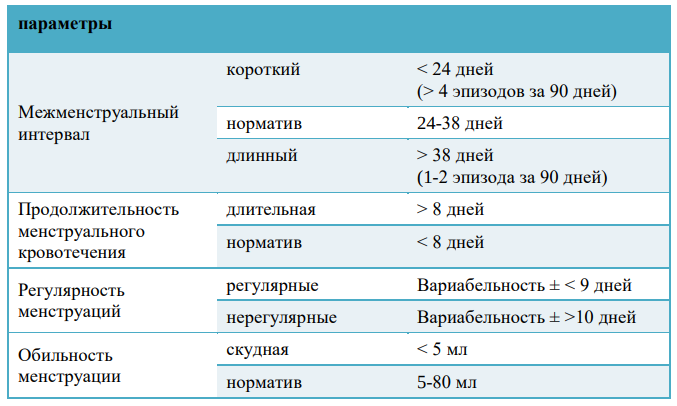
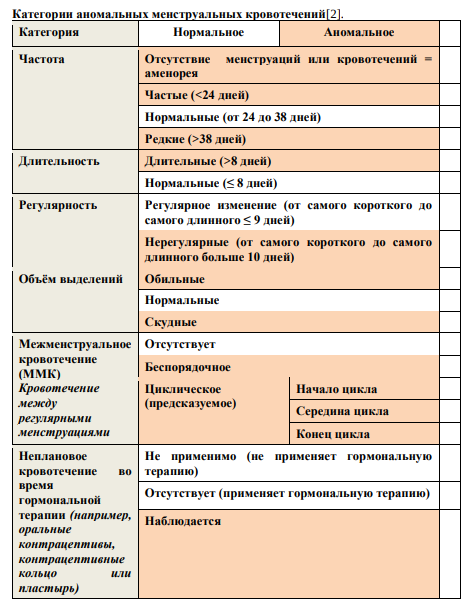
1.8. Клиническая классификация:[1,2,3]
Аномальные маточные кровотечения также можно разделить на острые и хронические.
Острый AМК – чрезмерное кровотечение, которое требует немедленного вмешательства, чтобы предотвратить дальнейшую потерю крови. Острый АМК может возникать сам по себе или накладываться на хронический АМК, что относится к нарушениям менструального кровотечения в течение большей части предыдущих 6 месяцев.
[2] Хроническое АМК –кровотечение чрезмерное по продолжительности, объему и/или частоте, повторяющееся в течение последних 6 месяцев. Международный консенсус экспертов Рабочей группы по менструальным нарушениям FIGO предложил стандартизированную систему классификации АМК, именуемую акронимом PALM-COEIN, состоящую из 9 основных категорий: группа РАLM – структурные причины кровотечений:
polyp (полип) (АМК-Р);
adenomyosis (аденомиоз) (АМК-А);
leiomyoma (лейомиома) (AМК-L);
malignancy (малигнизация) и hyperplasia (гиперплазия) (AМК-М).
группа категорий COEIN – не структурных причин кровотечений:
coagulopathy (коагулопатия) (АМК-С);
ovulatorydysfunction (овуляторная дисфункция) (AМК-O);
endometrial (эндометриальное) (AМК-E);
iatrogenic (ятрогенное) (AМК-I);
notyetclassified (еще не классифицировано) (AМК-N). В системе FIGO 2018 г. AМК, вторичный по отношению к антикоагулянтам, был переведен из категории коагулопатии в категорию ятрогенных.
В раздел АМК, не классифицированный иначе, содержит этиологии, которые являются редкими, и включают артериовенозные мальформации (АВМ), гиперплазию миометрия и эндометрит. [2]
2.1. Диагностические критерии:
Жалобы:
нарушение менструального цикла – отсутствие менструаций, редкие менструации, нерегулярные менструации, обильные менструации, скудные менструации, длительные менструации, короткие менструации, менструации периодически усиливаются, периодически уменьшаются, редкие светлые промежутки; кровянистые выделения между менструациями, кровотечение из половых путей, вызывающее слабость.
Анамнез:
характер кровотечения: нарушение менструального цикла с менархе (ювенильные кровотечения) признак дисфункции яичников (АМК-О); нарушение менструального цикла после медицинского аборта или других внутриматочных манипуляций может свидетельствовать о наличии синехий, хроническом эндометрите, т.е. эндометриальном факторе (АМК-Э); дисменорея, коричневые выделения из половых путей за 1-2 дня до менструации - признак аденомиоза (АМК-А); нарушение менструального цикла после приема гормональных контрацептивов или других гормональных препаратов, введения ВМС, приема антикоагулянтов могут быть признаком ятрогенного фактора (AМК-I); послеродовые кровотечения или кровоизлияния в результате удаления зубов; проявления других кровотечений или при нарушениях коагуляции в семейном анамнезе - признак коагулопатического кровотечения (АМК-С);
влияние на качество жизни;
другие факторы, которые могут повлиять на варианты лечения (такие как сопутствующие заболевания или предшествующее лечение АМК;
принимаемые медикаменты.
Первоначальный скрининг для выявления нарушений гемостаза у пациенток с обильным менструальным кровотечением(ОМК):
ОМК с менархе;
Одно из нижеперечисленных:
послеродовые кровотечения;
кровотечения во время операции;
кровотечения, связанные со стоматологическим вмешательством. Два или более из следующих симптомов:
синяки 1-2 раза в месяц;
носовое кровотечение 1-2 раза в месяц;
частая кровоточивость дёсен;
случаи кровотечений в семейном анамнезе. Пациенток с положительными результатами скрининга следует направлять для дальнейшего обследования на консультацию гематолога и/или тестирования на фактор Виллебранда и ристоцетин кофактор[2]
Физикальное обследование:
Осмотр кожных покровов:
бледность кожных покровов и слизистых оболочек (признак анемии); синяки, петехии (признаки коагулопатии); стрии, гирсутизм (признаки гормональных нарушений). ИМТ (наличие дефицита веса или ожирения):
пальпация живота (гепатоспленомегалия при коагулопатии);
вагинальное исследование (при миоме матке – матка увеличена, бугристая, либо пальпируются узлы; при эндометриозе – ретропозиция матки, ограничение ее подвижности, чувствительность при движении за шейку матки, увеличение матки перед менструациями, асимметрия матки).
Осмотр в зеркалах.
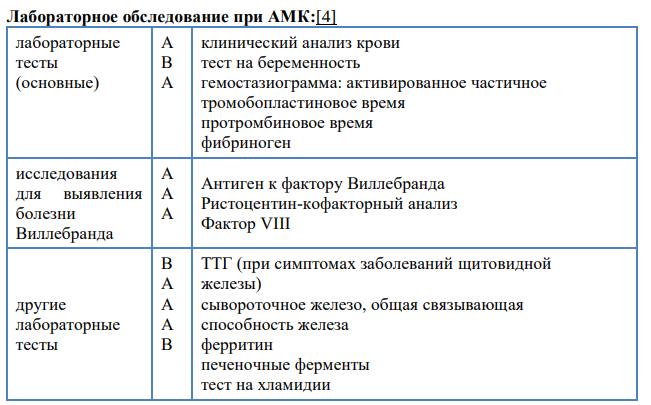
Дополнительные лабораторные исследования:
определение уровня ТТГ, Т4 свободный, АПО;
ФСГ, ЛГ, пролактин.

Диагностическое выскабливание полости матки (эндометрия)под контролем гистероскопа (УД II-2A) с последующим гистологическим исследованием биоптата, показана женщинам:
старше 40 лет с АМК;
при отсутствии эффекта медикаментозной терапии АМК;
до 40 лет с факторами высокого риска РТМ (ожирение, хроническая ановуляция, СПКЯ, бесплодие, СД 2 типа, отягощенный семейный анамнез по онкологическим заболеваниям репродуктивных органов, прием тамоксифена, гиперплазия эндометрия в анамнезе) (УД II-2A);
с рецидивирующими аномальными маточными кровотечениями. Показания для консультации специалистов:
консультация онколога (при выявлении атипической гиперплазии или рака);
консультация гематолога (при выявлении коагулопатии).

2.3. Дифференциальный диагноз и обоснование дополнительных исследований:
Цели лечения:
остановка кровотечения;
нормализация менструальной функции;
профилактика рецидива маточного кровотечения.
3.1 Немедикаментозное лечение: не проводится.
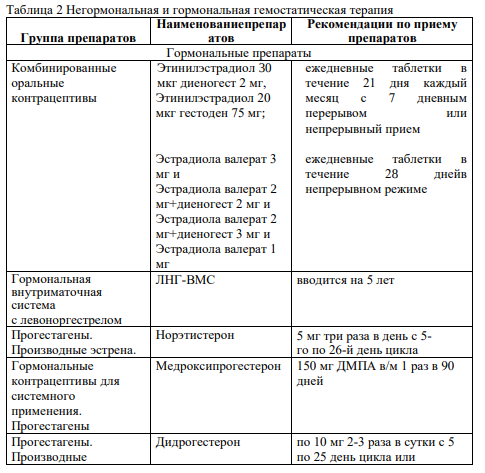
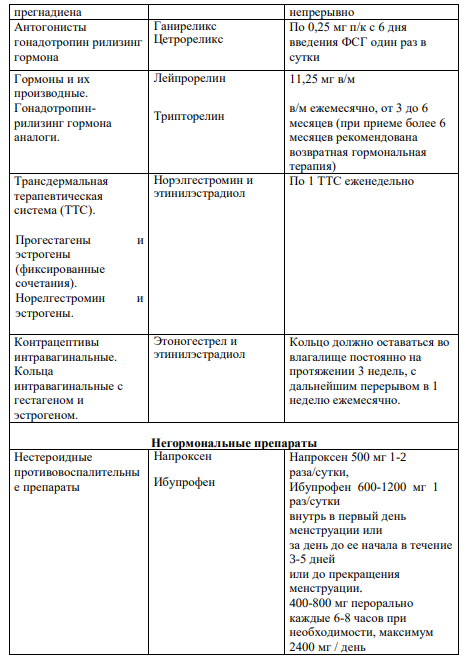
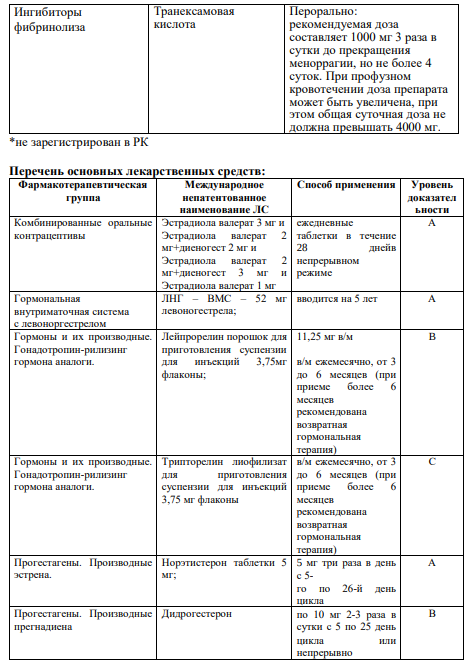
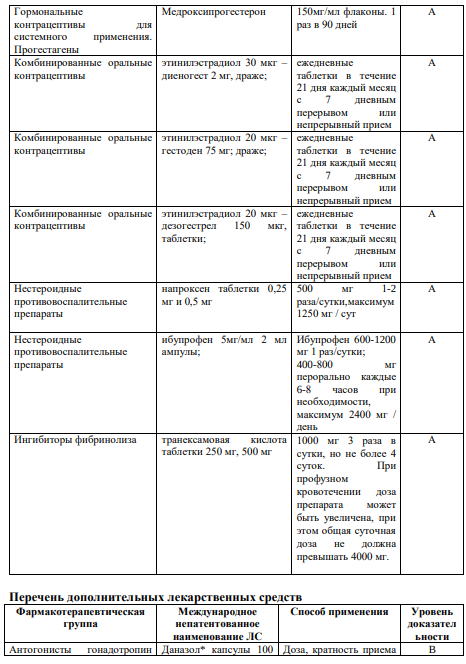
3.2 Медикаментозное лечение: Регулярные, тяжелые менструальные кровотечения можно успешно лечить гормональными и негормональными средствами. Негормональная терапия нестероидными противовоспалительными препаратами (НПВП) иантифибринолитиками проводится во время менструации, в целях уменьшения потери крови. Согласно рекомендациям NICE [6], для медикаментозного лечения АМК используются:
ЛНГ–ВМС для длительного лечения (УД I, A), транексамовая кислота (УД I,А) или НПВС (УД I,А), КОК (УД II-1,В);
норэтистерон (15 мг) с 5-го по 26-й день менструального цикла или прогестагены длительного действия (УД II-2,B);[11]
АМК – А – аденомиоз. Медикаментозное лечение: прогестагены (ДНГ, ЛНГВМС), КОК в непрерывном режиме, аГнРГ [I,А,];
АМК – L – лейомиома. Лечение планируется на основе размеров, количества и расположения узлов на основе УЗИ [II-3,Д]. Медикаментозное лечение АМК–L– лейомиома при 2,3-7 типе миомы: транексамовая кислота, ингибиторы ЦОГ, КОК, прогестагены в непрерывном режиме [II-2,B];
АМК–М: при гиперплазии эндометрия без атипии – прогестагены [II-1,B][11]
Негормональные препараты, такие как НПВП и антифибринолитики, могут эффективно применяться для лечения тяжелых менструальных кровотечений, которые являются циклическими или предсказуемыми во времени (УД I-А);
КОК, ДМПА и ЛНГ-ВМС значительно уменьшают менструальные кровотечения и должны быть использованы для лечения женщин с АМК, желающих получить эффективную контрацепцию (УД I-А);
Циклические прогестины, принимаемые в лютеиновой фазе, не эффективно уменьшают кровопотерю и, следовательно, не должны использоваться в качестве специфического лечения тяжелых менструальных кровотечений (УД I-Е);[11]
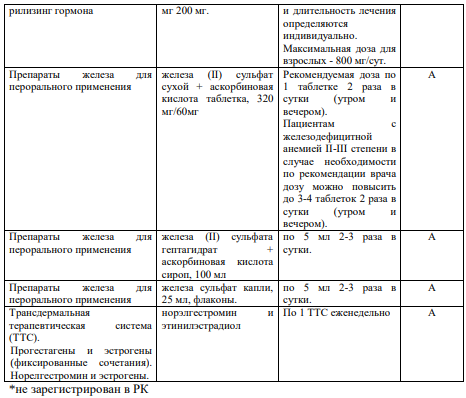
Даназол и агонисты ГнРГ эффективно уменьшают менструальные кровотечения и могут быть использованы в случаях, когда другие медицинские или хирургические методы лечения потерпели неудачу или противопоказаны (УД I-C).
Пациентки, принимающие агонисты ГнРГ в течение более 6 месяцев, должны дополнительно получать гормональную терапию мини дозами эстрогенов, если только она уже не была назначена с момента начала приема агонистов. Лечение острых АМК:
транексамовая кислота - peros 4г/сут или 10 мг/кг в/в - 8 часов;
конъюгированные эстрогены 25 мг каждые 4-6 часов;
оральные эстрогены и/или КОК (ЕЕ-100 мкг/сут, с последующим уменьшением дозы;
МПА (60-120мг/сут) или мегестрол ацетат (20-60мг х 2 р/сут), с уменьшением дозы и поддерживающей терапией 21 день.


4.1 Показания для плановой госпитализации:
полипы, гиперплазия, аденомиоз, субмукозная миома матки (с целью гистероскопии и выскабливания полости (слизистой) матки с последующим гистологическим исследованием биоптата);
миома матки, гиперплазии эндометрия (хирургическое лечение).
4.2 Показания для экстренной госпитализации:
острые АМК для хирургической остановки кровотечения.
5.1 карта наблюдения пациента, маршрутизация пациента:нет.
5.2 Немедикаментозное лечение: нет.
5.3Медикаментозное лечение:
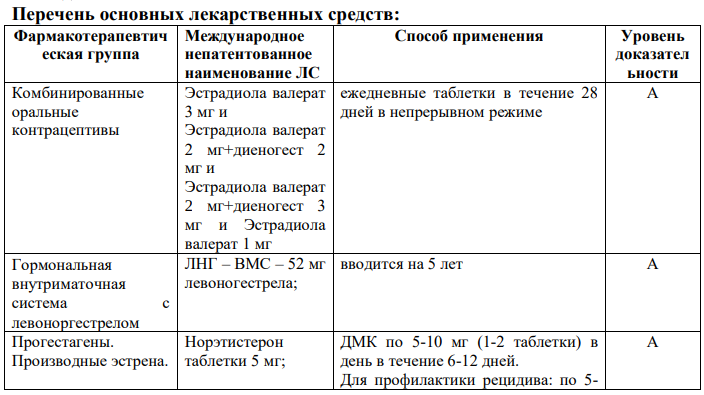
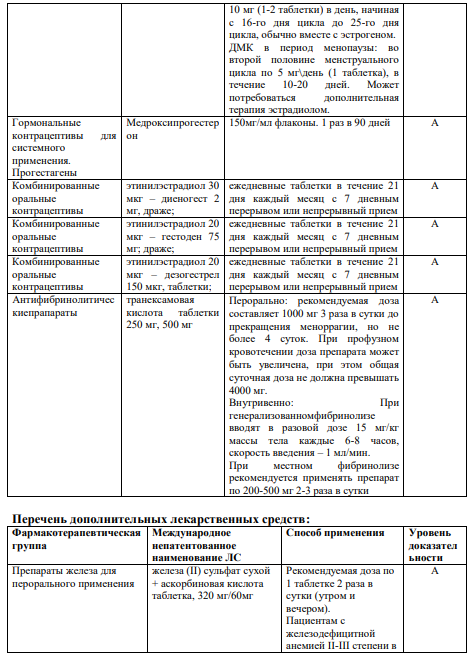
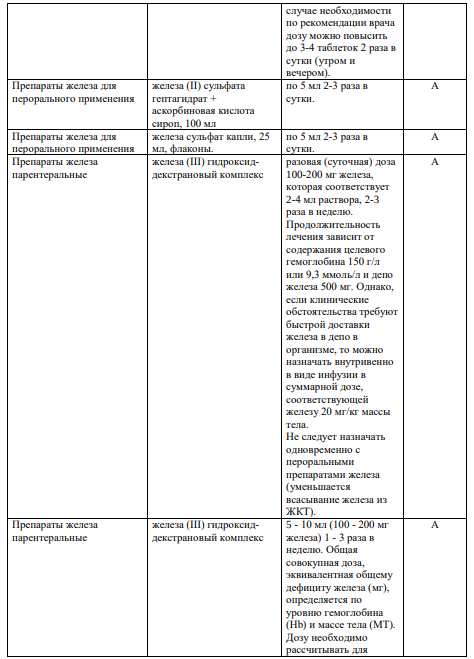

5.4 Хирургическоевмешательство:
Хирургические методы лечения АМК включают:
выскабливание полости (слизистой) матки под контролем гистероскопа;
полипэктомия (удаление полипа матки с помощью гистероскопа);
гистерорезектоскопия;
миомэктомия;
гистерэктомия;
аблацию эндометрия. Показания к хирургическому лечению женщин с АМК:
неэффективность медикаментозной терапии;
невозможность применения лекарственной терапии (из-за побочных эффектов, противопоказаний);
выраженная анемия;
сопутствующая патология матки (миома матки больших размеров, гиперплазия эндометрия). Рекомендуемый объем хирургического лечения согласно классификационной системе PALM-COEIN: полипэктомия: АМК – Р (показание: полипы), в том числе резектоскопическая;
гистерорезектоскопия: (показания: АМК – L – лейомиома при 0,1,2 типе (УД I2, B);
эмболизация маточных артерий (показания: АМК – L лейомиома 2 – 7 типов(УД I-2, B);
аблация эндометрия (показание: АМК – Е (УД I-2, B);
гистерэктомия (показание: гистологически подтвержденный рак эндометрия(УД I,A), атипическая гиперплазия эндометрия в пре- и менопаузе, отсутствие эффекта от консервативной терапии АМК. 5.5 Дальнейшее ведение:смотрите п. 3.4 5.6 Индикаторы эффективности лечения и безопасности методов диагностики и лечения:смотрите п. 3.5